L'hypertension artérielle pulmonaire (HTAP) est une maladie mortelle qui peut néanmoins être prise en charge—à condition d'être diagnostiquée à temps. Voici ce que les toutes dernières recherches scientifiques ont révélé à propos de l'hypertension artérielle pulmonaire, et notamment sur les personnes qui sont le plus exposées et les signes précurseurs qu'il convient de surveiller.
La tension artérielle élevée, également connue sous le nom d'hypertension, est à ce point fréquente—environ un américain adulte sur trois en souffre—que vous connaissez probablement une personne atteinte de cette pathologie. Vous en souffrez peut-être vous-même.
L'hypertension artérielle pulmonaire est en revanche bien plus rare—mais elle peut s'avérer bien plus mortelle.
Lorsqu'un diagnostic d'hypertension classique (systémique) est posé, cela signifie que la pression qu'exerce le sang sur la paroi des artères est trop forte, ce qui augmente le risque de crise cardiaque et d'AVC.
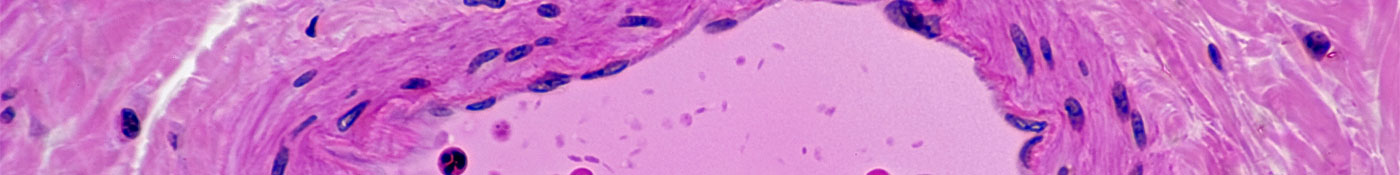
L'hypertension pulmonaire est une forme de pression artérielle élevée qui se produit dans les poumons. Elle peut être déclenchée par un certain nombre de facteurs, y compris l'apnée du sommeil et la bronchopneumopathie chronique obstructive, abrégée BPCO. L'hypertension artérielle pulmonaire (HTAP) est une forme d'hypertension pulmonaire qui survient lorsque la paroi des artères qui naissent du ventricule droit du cœur pour se ramifier dans les poumons rétrécissent et se rigidifient. Par conséquent, la pression augmente dans les poumons et débouche sur des symptômes tels que la fatigue et l'essoufflement à l'effort.
Bien que l'HTAP soit une maladie rare—la prévalence réelle est encore inconnue, mais on estime qu'entre 50 et 100 personnes pour un million en sont atteintes—la pose du bon diagnostic et l'accès à une thérapie adaptée sont des éléments cruciaux pour celles et ceux qui sont frappés par cette maladie, car l'HTAP s'aggrave avec le temps, et aucun traitement n'existe à l'heure actuelle.
Si vous faites partie de ce groupe ou que vous désirez simplement mieux comprendre cette maladie souvent mortelle, voici un aperçu des principales données à propos de l'HTAP.
1. La cause exacte de l'hypertension artérielle pulmonaire est inconnue, mais les modifications physiologiques sont essentielles dans le développement et la progression de la maladie.
L'HTAP est définie par une élévation de la pression sanguine moyenne dans les artères pulmonaires qui vont du cœur droit aux poumons, qui devient égale ou supérieure à 25 mmHg. Personne ne sait précisément ce qui provoque l'enchaînement des événements qui déclenchent l'HTAP, mais les experts connaissent bien sa progression.
« Le processus commence par la constriction de ces vaisseaux et aboutit au remodelage de la paroi vasculaire » indique le Dr. Alessandro Maresta, Vice President et Head of Global Medical Affairs chez Actelion Pharmaceuticals, une société suisse de biotechnologie rachetée par Johnson & Johnson en juin 2017. « Alors que la paroi des vaisseaux sanguins s'épaissit, la lumière—à savoir l'espace à travers lequel le sang s'écoule—rétrécit, et la pression augmente. À mesure que la maladie évolue, la pression continue à augmenter, mais le ventricule droit du cœur n'est pas conçu pour pomper le sang à une pression aussi élevée. »
Lorsque la maladie s'aggrave, « les patients ont tendance à éprouver une grande fatigue et un essoufflement », renchérit le Dr. Nazzareno Galié, professeur de cardiologie et directeur de l'école de spécialisation en cardiologie à l'université de Bologne, Italie. « Certaines personnes ressentiront peut-être des palpitations ou des douleurs thoraciques, notamment à l'effort. »
2. Il existe quatre formes d'hypertension artérielle pulmonaire.
Selon N. Galié, « la plupart des formes sont considérées comme idiopathiques », ce qui signifie qu'il n'existe pas de cause apparente ni de facteur déclenchant majeur.
Environ six pourcent des cas sont d'origine familiale. Ils sont transmis par un parent, très probablement à la suite d'une mutation sur un récepteur couplé aux protéines qui affecte la croissance tissulaire. « Le fait que vous soyez porteur de ce gène ne signifie pas que vous développerez nécessairement une hypertension artérielle pulmonaire, mais que vous présentez un risque plus élevé, » indique A. Maresta. « Nous pensons qu'il faut plus d'un déclencheur », comme une pathologie préexistante.
Dans ses formes idiopathique et familiale, l'HTAP est au moins deux fois aussi courante chez les femmes que chez les hommes. En effet, l'HTAP est le plus souvent diagnostiquée chez les femmes âgées de
30 à 60 ans.
Dans certains cas, elle peut être induite par la prise de médicaments. Le médicament le plus connu comme étant à l'origine de l'HTAP est le « Fen-Phen » (association de fenfluramine et de phentermine), un traitement à visée amaigrissante qui fut particulièrement populaire dans les années 60 et 70 et qui n'est plus commercialisé.
Pour finir, les cas associés se produisent lorsque l'HTAP apparaît en lien avec une autre pathologie préexistante, comme une infection par le VIH, une cardiopathie congénitale ou une sclérodermie.
Les quatre formes—idiopathiques, familiales, induites par la prise de médicaments et associées— sont traitées de manière similaire, mais le pronostic peut varier en fonction de la forme dont vous êtes atteint.
Par exemple, remarque A. Maresta, les patients atteints d'hypertension artérielle pulmonaire associée consécutive à une sclérodermie sont déjà plus susceptibles aux maladies rénales, aux complications gastrointestinales et aux complications cardiaques. « Ceci peut avoir un impact sur votre espérance de vie globale, » ajoute Maresta.
3. L'HTAP touche plus les femmes que les hommes.
Dans ses formes idiopathique et familiale, l'HTAP est au moins deux fois aussi courante chez les femmes que chez les hommes, selon la Pulmonary Hypertension Association. En effet, l'HTAP est le plus souvent diagnostiquée chez les femmes âgées de 30 à 60 ans.
On ignore à l'heure actuelle pourquoi les femmes y sont plus sujettes, mais certaines théories en cours d'étude s'orientent vers le rôle des œstrogènes, les modifications (y compris hormonales) qui interviennent durant la grossesse et les liens avec les maladies auto-immunes, qui ont également tendance à être plus fréquentes chez les femmes.
4. L'HTAP est difficile à diagnostiquer.
Étant donné la rareté de l'HTAP, lorsqu'un patient accuse des symptômes tels qu'une grande fatigue et une respiration laborieuse, il n'est pas inhabituel qu'un médecin commence par ordonner des tests afin de déceler des maladies comme l'asthme et l'insuffisance cardiaque congestive.
Même si d'une certaine manière, cette démarche n'a rien d'illogique—ces pathologies sont bien plus fréquentes que l'HTAP, explique Galié—cela signifie également que la pose d'un diagnostic d'HTAP peut parfois prendre un certain temps.
« Vous pouvez consulter un médecin généraliste, puis un spécialiste de l'asthme, puis un autre spécialiste et ainsi de suite avant d'être réorienté vers un pneumologue ou un cardiologue qui finira par diagnostiquer l'HTAP, » explique A. Maresta. « Il faut en général compter un an après l'apparition des symptômes pour obtenir un diagnostic correct et définitif d'HTAP. »
De plus, remarque N.Galié, « votre médecin devra également écarter toutes les autres formes d'hypertension pulmonaire avant de poser un diagnostic d'HTAP. »
Mais la bonne nouvelle, c'est que le délai avant la pose d'un diagnostic d'HTAP commence à se réduire quelque peu. « La donne commence lentement à changer, car de plus en plus de médecins savent désormais ce qu'est l'HTAP et comment l'identifier, » explique A. Maresta.
Une fois que votre médecin suspecte une HTAP, il vous orientera vers un spécialiste (vraisemblablement un cardiologue ou un pneumologue) qui ordonnera une batterie d'examens pouvant inclure une radiographie pulmonaire, une exploration fonctionnelle respiratoire et une épreuve d'effort. Si, au vu des résultats de ces examens, tous les signes pointent toujours vers une HTAP, vous aurez probablement besoin d'un cathétérisme du cœur droit qui mesure la pression à l'intérieur des artères pulmonaires.
5. Bien qu'il n'y ait pas de traitement pour l'HTAP, il existe des moyens efficaces de prendre la maladie en charge.
Sur le plan physiologique, il existe plusieurs mécanismes biologiques différents—désignés sous le nom de voies—liés à la façon dont les vaisseaux sanguins fonctionnent et que l'on soupçonne de jouer un rôle dans l'HTAP.
« Les recommandations suggèrent vivement que le patient à qui une HTAP a été diagnostiquée commence une association médicamenteuse destinée à cibler deux voies distinctes, » indique A. Maresta. « Un médicament pourra vous être prescrit dans un premier temps, suivi du second dans les six mois. » A. Maresta ajoute que les études en cours suggèrent désormais que le fait de cibler trois voies en une seule fois peut déboucher sur de meilleurs résultats.
« La médiane de survie [depuis la pose du diagnostic] était jusqu'alors de deux ans et demi. Maintenant, je dirais que l'espérance de vie, pour la plupart des patients, est de 7 à 10 ans, allant même jusqu'à 20 ans pour certains d'entre eux. »
Dr. Alessandro Maresta .
Vice President et Head of Global Medical Affairs, Actelion Pharmaceuticals
Bien qu'il n'existe à l'heure actuelle aucun traitement pour l'HTAP, le pronostic standard est nettement plus encourageant aujourd'hui qu'il ne l'était il y a 25 ans. « La médiane de survie [depuis la pose du diagnostic] était jusqu'alors de 2,5 ans », rappelle A. Maresta. « Maintenant, je dirais que l'espérance de vie, pour la plupart des patients, est de 7 à 10 ans, allant même jusqu'à 20 ans pour certains d'entre eux. »
Aujourd'hui, l'objectif principal, ajoute A. Maresta, est de trouver une nouvelle voie et un médicament efficace pour cibler la maladie, une piste qui fait actuellement l'objet de recherches.
« Nous mettons tout en œuvre pour y parvenir », indique Maresta.
Cet article, rédigé par Barbara Brody, a été publié pour la première fois sur www.jnj.com.